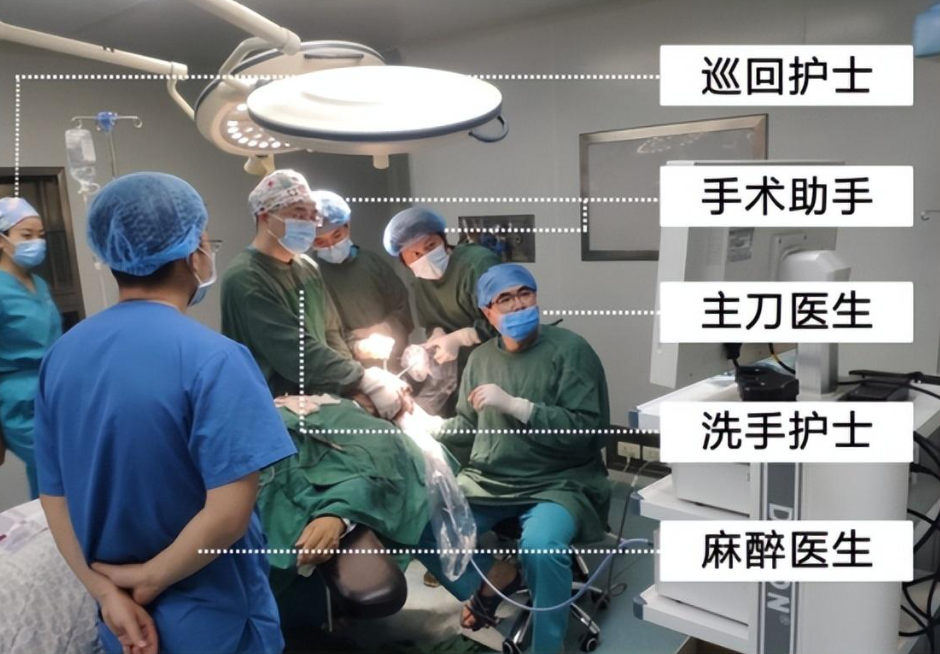
十八项医疗质量安全核心制度解读 | 会诊制度+值班和交接班制度+术前讨论制度
01、会诊制度
何为会诊制度
在日常医疗活动中,我们经常会遇到一位患者患有多种疾病的情况,需同时开展诊疗。如果医师不熟悉本专科以外疾病的诊疗规范,除急诊抢救患者外,应经上级医师查房同意提请他科会诊。
对于院内治疗有困难的疑难病例或其他原因的特殊患者,需请院外专家参与诊疗的,可请院外专家会诊。
按邀请会诊科室数量,院内会诊分为单科会诊、多学科会诊(涉及2个以上科室)
按照病情紧急程度,分为急会诊、普通会诊
按照会诊地点,分为院内会诊、院外会诊
会诊实施要求
会诊完成时限:
普通会诊:应当在会诊发出后24小时内完成。
急会诊:受邀会诊科室应当在急会诊请求发出后10分钟内到位。
会诊资质要求:
多学科会诊:受邀医师应为副高及以上职称医师(请会诊科室指定医师除外)。
单科会诊:应诊医师应为主治及以上职称医师。
急会诊:急会诊受邀医师原则上不受资质限制,但应首选在岗的最高资质医师。
会诊形式要求:
院内会诊需逢请必到。原则上院内会诊不允许电话形式进行会诊!!!
对于跨院区会诊,在不影响会诊质量的前提下,可通过“科间通”等互联网形式进行。
会诊的职责与义务
会诊医师的职责:
逢请必到:详细了解患者病情,完成相应的会诊工作;
及时请示:当患者疾病超出个人能力范围时,及时请示上级医师;
指导诊疗:在会诊记录单中详细记录会诊意见,包括对病史的补充、会诊体检、病情分析等,应有明确的专科诊疗意见。
请会诊医师的义务:
严格把握请会诊指征,做好会诊前的准备工作,如写好病历、做必要的检查、准确填写会诊申请单等;
积极配合会诊医师,本人或指定熟悉病情的医师陪同,向会诊医师介绍患者基本情况和诊疗过程,并清晰、准确表明会诊目的、会诊要求,认真做好会诊接待和陪同工作;
及时处理会诊意见,及时根据会诊意见结合患者实际情况制定下一步诊疗计划,在病程记录中记录会诊意见执行情况。
会诊发起流程
单科普通会诊/急会诊:
申请渠道:海泰电子病历系统
申请流程:在电子病历系统中选择“院内会诊申请”模块或由“医嘱录入”进入申请界面,按照患者所在院区发出他科会诊申请。
院外会诊:
申请渠道:OA办公系统
申请流程:新建流程→工作流程→医务处→在线填写“院外会诊邀请函”,由本科室科主任审批。
多学科会诊(院内大会诊):
申请渠道:OA办公系统
申请流程:新建流程→工作流程→医务处→在线填写“院内大会诊申请表”,按流程报本科室医疗组长、科主任或医疗主任审批。
● 申请多学科会诊前:科室须组织至少3名副高及以上职称医师进行疑难病例讨论,并有讨论记录。
● 确定需请多学科会诊时:应至少提前半天,由医疗组长发出申请,经科主任或医疗主任审核同意后,向医务办公室提出,指定会诊时间和会诊地点,由医务部门协调联系。
02、值班和交接班制度
何为值班和交接班制度
值班和交接班制度,指医疗机构及其医务人员通过值班和交接班机制保障患者诊疗过程连续性的制度。
各科室实行24小时值班制,包括周末、节假日均须设有值班医师。
医师值班资质要求
一值班资质:本院住院医师和低年资主治医师、进修医师、有临床经历与医师执业资格的在读研究生。
二值班资质:本院高年资主治医师(主治满3年)及以上医师。
三值班资质:本院副主任医师职称及以上医师。
一值班医师不足的科室,由具备二值班资格的医师承担;二值班医师不足的科室,由具备三值班资格的医师承担。
医师值班工作要求
每一病区必须安排一名一值班医师,一值班医师必须在科室坚守岗位,不得脱岗。
二值班医师必须在医院医疗区域内,值班电话必须通畅,因工作需要离开所在病区时,应向该病区值班医师和护士交代去向。
三值班医师在市区内,必须保持联系通畅,随叫随到。
医师交接班管理要求
值班医师应按时交接班,在每日下班前应将需交代的患者情况,向值班医师交代清楚,并记入交接班登记本。
四级手术患者在手术当日和急危重患者必须床旁交班。
值班期间病情变化及诊疗处理应扼要记入交接班登记本及病程记录中。交接班登记本应完整填写,不得空项。
接班后一值班医师要巡视病区所有患者,二值班医师要带领一值班医师巡视所有管理病区的危重和特殊交班患者。
次日晨会,值班医师应报告值班期间患者病情处理情况及尚待处理的工作。
值班医师负责各项临时性医疗工作和患者临时情况的处理,并做好急危重患者病情观察及医疗记录。
遇到问题如何请示上级?
值班医师在诊疗活动中遇到困难或疑问时,应及时请示上级医师。
值班期间科室之间医疗会诊、转科等协调工作由相关科室二值班医师进行。
二值班协调有困难时,由相关科室三值班医师进行。
三值班医师无法解决时,向医院总值班汇报,由医院总值班协调解决。
03、术前讨论制度
何为术前讨论制度
术前讨论制度是以降低手术风险、保障手术安全为目的,在患者手术实施前,医师必须对拟实施手术的手术指征、手术方式、预期效果、手术风险和处置预案等进行讨论的制度。
基本要求
除以紧急抢救生命为目的的急诊手术外,所有住院患者手术必须实施术前讨论,术者必须参加。
术前讨论完成后,方可开具手术医嘱,签署手术知情同意书。
术前讨论的结论应当记入病历。
术前讨论包括哪些内容
术前讨论的内容应当包括但不限于以下几项:
(一)患者术前病情及承受能力评估(包括但不限于生理、心理和家庭、社会因素)。
(二)临床诊断和诊断依据,手术指征与禁忌症、拟行术式及替代治疗方案。
(三)手术风险评估,术前准备情况,术中、术后注意事项,可能出现的风险及应对措施。
(四)麻醉方式与麻醉风险。
(五)是否需要分次完成手术。
(六)围手术期护理具体要求。
术前讨论的病历书写要求
术前讨论要点应当记入病历,内容包括:临床诊断、手术指征、拟行术式、麻醉方式、术中术后可能出现的风险及应对措施;特殊的术前准备内容;术中、术后应当充分注意的事项等。
术前讨论结果由手术患者的管床医师记录,记入病历的内容由本手术的术者签名确认。
参与术前讨论的人员范围
术前讨论的参加人员范围可分为以下几类:
手术组讨论:手术组讨论是指计划参与该手术的医师及相关成员参加的术前讨论。
医师团队讨论:医师团队讨论是指医疗机构授权的医疗组全体成员(包括主诊医师带组的全体成员,主任医师带组的全体成员等)参加的术前讨论。
病区内讨论:病区内讨论,是指在由同一科室的两个或以上医师团队组成的病房管理相对区域内所有医疗团队参加的讨论。
全科讨论:全科讨论,是指本科室全体成员参与的讨论。
如何界定术前讨论参加人员的范围
临床科室应根据本科室手术分级目录、科室人员配置、技术水平、既往手术效果等情况,确定各种住院患者手术前的术前讨论参加人员的范围,并交医疗管理部门审批后实施。
新开展手术、高龄患者手术、高风险手术、毁损性手术、非计划二次手术、可能存在或已存在医患争议或纠纷的手术、患者伴有重要脏器功能衰竭的手术,应当纳入全科讨论范围。
开展术前讨论的意义
开展术前讨论是医疗机构和医务人员的基本义务,体现了审慎、严谨、科学的态度。需要进行住院手术的患者,病情均较为复杂或有一定的风险,术前讨论可集思广益,帮助术者明确手术指征和方案,讨论过程中术者听取和接受其他医师的建议和意见,有助于查漏补缺,消除思维惯性或盲区,形成合理的手术方案,从而降低手术风险和并发症的发生率,保障患者安全。
本文2024-04-12 15:04:16发表“卫健聚焦 ”栏目。
本文链接:https://kms.qipuai.com/article/122.html